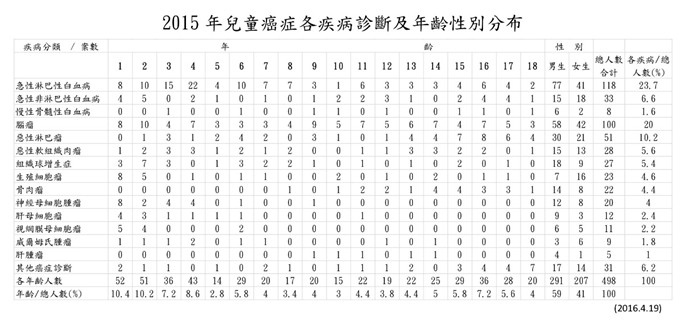
臺灣每年新診斷約500例小兒癌症病患,其中白血病約占30~40%最為常見。白血病是因為白血球惡性增生所致。急性白血病的特點,是骨髓被一群不成熟白血病細胞所占據。小兒白血病當中,97%是急性,慢性的較少見。白血病細胞源自淋巴球系的,稱為淋巴性白血病;而源自其他白血球系的,稱為非淋巴性(或骨髓性)白血病。小兒急性白血病當中,淋巴性約比骨髓性多三倍。(見表一)
急性淋巴性白血病最常見於4歲左右。病童往往因臉色蒼白(貧血)、發燒不退、骨痛(常誤診為關節炎)、出血傾向(尤其點狀出血)、淋巴腺腫大、肝脾腫大、倦怠、食慾差等不適,來看醫師。小兒白血病常見的臨床症狀如下:(一)貧血:容易疲倦、臉色蒼白,這是因為血紅素降低所致。(二)容易出血:如流鼻血、牙齦出血、皮膚出現細的出血點,有時加上大的瘀斑。(三)不明原因發燒:由於癌細胞迅速生長、破壞,分泌特殊細胞激素,引起發燒。(四)淋巴腺腫大:但不會覺得疼痛或壓痛,通常較硬,不太動,發生於前、後頸部、腋窩或鼠蹊部。兒童時期淋巴腺會發育,通常在後頸部及鼠蹊部可摸到其腫大,一般小、有彈性、可動,則屬正常。(五)體重減輕。(六)骨頭疼痛:尤其在膝蓋上下方最明顯,持續疼痛難忍,與正常的生長痛不同。常被誤診為關節炎。(七)肝脾腫大:白血病細胞侵犯到肝臟、脾臟,引起肝脾腫大。醫師經由詢問病史、身體檢查,而懷疑有問題時,會抽血檢查血球。患了急性淋巴性白血病的病童,呈現以上症狀時,其骨髓細胞70%以上都已經是白血病細胞了,所以其正常的造血功能,也因此大受影響。其血液的血球數目及白血球分類,亦不會完全正常。進一步會進行骨髓檢查,骨髓針吸檢查非常迅速而安全,抽取少量骨髓液,其檢體含有密度很高的白血病細胞,可用於精確鑑定白血病細胞的特徵,包括形態學、細胞標記(免疫表型)、染色體或基因異常。這些限於白血病細胞的變化,在正常細胞是不會有的;在白血病細胞已被消滅時,就不會出現在骨髓中。釐清白血病細胞具有哪些特徵,就能準確地將它分類,給予適當強度的治療,並可預估其療效(即「預後」)。
目前小兒急性白血病的治療成績進步很大,而且應用了新醫療技術來達到「精準醫療」。除了「分群治療」的原則,即根據預後因素,如年齡、性別、白血球數目、骨髓外侵犯(中樞神經和睪丸侵犯)、細胞標記、染色體或基因的某些特定變化(有的表示預後不好,有些卻相反),將病人分群為標準危險群、高危險群、極高危險群,予以輕重適度的治療,以減少副作用和後遺症,同時保有優良的治療成績。近年來加上髓鞘內注射抗癌藥物來預防中樞神經復發和避免中樞神經放射線照射治療,使病童出現生長發育遲緩、智力受損及腦瘤不良後遺症。使用微量殘餘血癌細胞監測,是在患者治療初期檢測骨髓中殘餘血癌細胞量,調整治療療程。
此外治療的效果,除了化學治療的進步外,其他相關醫學和照護的進步,包括抗生素、診斷相關科技、輸血醫學、影像醫學、護理學、放射治療、外科、社會服務、營養學、精神科學、復健醫學...等,以及國際上大規模臨床研究的成果,皆使得兒童急性淋巴性白血病的治癒率由55%至80%不等。在臺灣,本症的治癒率已由30年前不到30%進步到80%以上。
治療一開始是五個星期左右的「引導緩解治療」,以口服腎上腺皮質素加上數種針劑為治療的主力。腎上腺皮質素是殺死淋巴性白血病細胞很有效的藥物,副作用是臉和軀幹漸漸會虛胖、胃口大增,這些副作用在五週起減藥、停藥後,漸漸會消失,與腎臟病毫無關聯。五週後,檢查骨髓,若白血病細胞已幾近消失,骨髓已將近正常,就是達成「緩解」。病童中有95%左右經此治療可達緩解。接著進行不可或缺之「鞏固治療」,用與引導緩解不同的藥物組合來打擊殘餘的少數白血病細胞,以求鞏固緩解狀態。之後,再給予類似初時引導緩解的藥物作「再次引導緩解」,更可提高治癒率。有的先進國家甚至給予兩次「再次引導」,看療效是否會更好。近年來治療的準則,是儘早給予強的治療,經引導緩解、鞏固治療、再次引導緩解等,在治療的初期就儘量消滅白血病細胞至最少量。最後,進入「維持療法」,治療已變得輕鬆。另外,由於發病時腦膜多少已被白血病細胞所侵犯,雖只有不到10%的孩童可由腦脊髓液診斷為中樞神經系白血病,對所有病童均須給予預防性治療,並且愈早愈好。以細針經髓鞘內注射化學藥物,成效很好。但對較高危險群的病童,有時還須在幾次注射之後,再加上少量顱部放射治療,以完成這方面的治療。本症病童有部分會治療失敗,大多是因白血病復發後無法控制,有些是因嚴重感染,少數因其他併發症,或因白血病一開始即未能獲得緩解所致。復發的部位最多為骨髓,其次為中樞神經系,偶而可見於睪丸;有時候復發部位不止一處。凡是在治療完成後才復發的,預後較好;在治療不到一年半就復發的,預後特別差,若能再次獲得緩解,應考慮接受異體造血幹細胞移植。初診斷時,約9%的病童,其白血病細胞有預後特別差的染色體或基因異常,若能獲得緩解,也可考慮造血幹細胞移植。除此之外,不應立即進行造血幹細胞移植。近一兩年免疫治療進步,BiTE抗體和嵌合抗原受體T細胞(chimeric antigen receptor T cell)為復發的病人帶來新的治癒希望。
表一 2015年兒童癌症個疾病診斷及年齡分布(資料來源:兒童癌症基金會網站)
|