
因身為血庫組長,常需回覆病人關於輸血的建議;建議林林總總,一個簡短的建議,我們必須作完整的回答。
例如最近接到的建言是「醫院應設置捐血中心,病友及家屬可以在醫院指定捐給家屬或是在血荒時,家屬可以就近捐血給需要的病友,幫忙疏解血荒時的緊急需求。」對於病友的熱心的建議,我們也要很謹慎面對這個嚴肅的議題。
1975年世界衛生組織要求會員國以收集低危險群的自願無償捐血者之血液,保證國家之醫療用血安全與品質,並以自願無償捐血為基礎,以立法或政策性管理發展國家血液事業。
在此之前臺灣的醫療用血,幾乎全係有價供應,不僅有違文明,損害國家體面,更有傳染疾病之虞。健康輸血是健康照護的一部分,為使國人能公平地得到安全的血液,經過一些熱心公益的機關及衛生主管單位推動自願無償捐血,成立了捐血運動協會,進而發展到現在「醫療財團法人臺灣血液基金會」。在臺灣有5個捐血中心(臺北、新竹、臺中、臺南及高雄)負責血液的收集及血液成份的製備。通常ㄧ袋「全血」可分成「血漿」、「紅血球」、及「血小板」。針對病人的需求提供各種不同的血液成分,才可達到最好的療效,同時也充分運用寶貴的血液資源。
民國95年衛生署(現在的衛生福利部)就發布捐血者健康標準:捐血者除應健康情況良好外,並應取得醫師之同意,始得捐血。健康情況良好是指年齡、體重、體溫、血液檢查
(血色素、血小板、白血球數及血漿總蛋白量)及捐血間隔時間,皆合於標準,7項感染症檢驗皆為陰性,捐血者血液才可分配到各醫院提供病人輸血治療。
病友家屬只是想要指定捐血給病友,這樣單純的愛心,為什麼要從捐血活動的推展說起,講這麼多呢?因為指定捐血,就是捐血行為,我們收集的血液就需要依照捐血者健康標準來執行。
首先要經過醫師評估同意,血液檢查的費用無法申請健保支付,捐者必須以自費檢驗,或是提供其它院所一個月內的檢驗資料。
其次收集來的血液是全血,全血僅能同血型間輸注,不可以跨血型,尤其是O型全血中有抗A型及抗B型醣蛋白的抗體,O型紅血球是安全血,O型全血就僅能輸給O型患者。
再來,為防止血液中可能存在的細菌滋生,一般收集來的血液會存放在4度C冰箱,這樣全血中的血小板會受到破壞而失去活性,血漿中的部分凝固因子活性降低,如此僅有紅血球中的血紅素可保有原來的攜氧功能,血小板及血液凝固因子活性降低,造成輸注效用大打折扣。
在各捐血站收集的血液會送回所屬的捐血中心,製成不同的成分血,以不同方式及溫度保存。紅血球濃厚液存放在4度C,血小板存放在室溫震盪恆溫箱,
血漿則是存放在-20度C,冰凍保存。捐者7項感染症檢測結果皆須為陰性,才可以供病人輸注。而血小板因室溫存放,尚需執行24小時血瓶細菌培養檢測。
捐血中心需要甚多設備包括採血設備、成分製作設備及人力資源,包括捐者評估的醫師,採血護理師,還有實驗室的醫檢師,庫存及物流管理,算是一個複雜而龐大的機構。因此要在醫院設立捐血中心,有相當的困難度。
隨捐即輸的狀況只在電影戰爭片中出現,捐贈者的血液直接給受贈者,在那個時候救命最重要,感染的問題反而不是哪麼重要。
還有更重要的是不建議近親間輸血。因近親之間遺傳基因比較相似,一旦輸入近親血液,受血者無法識別輸入的供血者的淋巴細胞,加上受血者身體狀態不佳,這時候免疫力低下,捐血者相對免疫力強,輸入的強大的活性淋巴細胞容易反客為主進行細胞增殖和分化,
將相對脆弱的受血者的組織、器官視為異己,進行免疫性攻擊,使受血者的健康堡壘遭到損傷和侵害,產生輸血相關移植物抗宿主病。
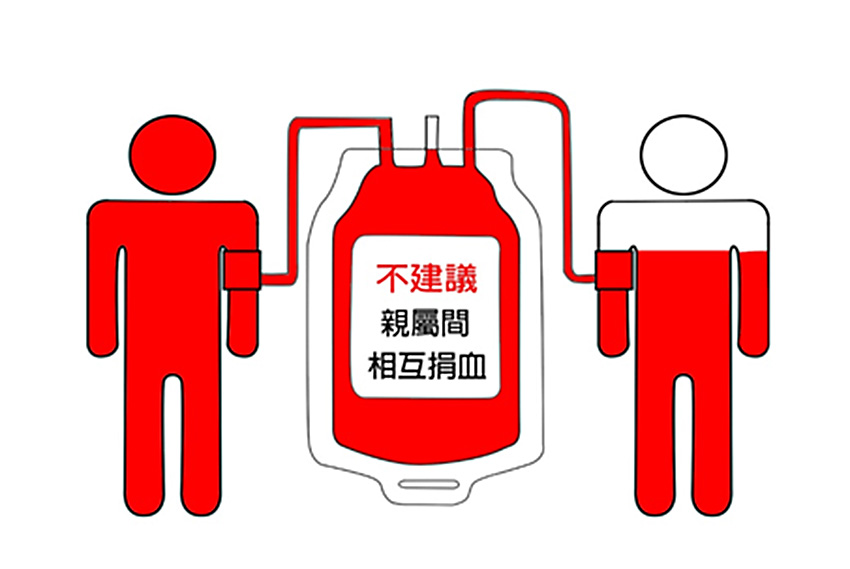
在此我們要呼籲:
我健康,定期去捐血!愛心不留白! 我年輕,捐血獻愛心!青春不留白!
|
||||||