人類乳突病毒(Human papillomavirus, HPV)近年來與頭頸癌的關係引起不少注目。從學理上,更精準地來說,HPV相關頭頸癌主要泛指的是HPV陽性的口咽扁平細胞癌(Oropharyngeal squamous cell carcinoma, OPSCC)。因為唯有口咽癌,才會因是否有HPV的感染而有顯著差異,其他部位的頭頸癌則無明顯差異。因此,HPV近年來被公認為頭頸癌的第四種確定的致癌因子(前三種分別為菸、酒及檳榔),尤其針對西方國家而言。為了更了解與治療這位頭頸癌新同學--HPV+ OPSCC,學界在近年來,已經投入許多精力在其診斷、臨床表現與腫瘤細胞癌化機轉上。在本文中,筆者會從腫瘤細胞癌化機轉、流行病學及臨床表現等三方面,簡介HPV+ OPSCC。
在腫瘤細胞癌化機轉上,根據美國TCGA大規模針對523位頭頸癌病人進行所謂的腫瘤基因定序的報告顯示出,HPV- 頭頸癌腫瘤細胞的癌化過程,大部分涉及抑癌因子(Tumor suppressor gene)本身發生突變,如TP53(69.32%)、CDKN2A(20.58%)等抑癌因子出現問題。相較之下,HPV+ 頭頸癌腫瘤細胞的癌化,主要是透過HPV的E6及E7 oncoprotein引發的連鎖效應造成,本身抑癌因子出現問題機率較低1,2。HPV E6 oncoprotein會泛蛋白化(ubiquitinylation)及透過蛋白酶體(proteasome)裂解TP53蛋白的表現。E7 oncoprotein則會和Rb結合並裂解它3。而失去這兩個重要的TP53及Rb作用,會讓腫瘤細胞週期(cell cycle)失去調控。E7 oncoprotein更會透過表觀遺傳(epigenetic)更上層的調控腫瘤細胞p16的表現增加。這也是為什麼診斷上應用腫瘤細胞免疫組織學染色p16表現量是否超過70%來做為界定HPV+ OPSCC的診斷條件原理。
流行病學上,在西方歐美國家,HPV+ OPSCC已占超過整體口咽癌的七成以上。綜觀近20年,西方歐美國家的HPV- 頭頸癌比率呈顯著下降,唯獨HPV+ OPSCC的疾病發生率近年來一路攀高4。以美國為例,在2010年,整體罹患HPV+ OPSCC的男性病人數也已超越罹患子宮頸癌的女性病人數4。也因此,近年已有針對高風險男性開始推行HPV疫苗做口咽癌預防的研究計畫開始施行。但整體而言,在美國也大略只有6.9%的男性病人已接受過HPV疫苗,進步空間仍大5。在臺灣,HPV+ OPSCC的發生率變化趨勢也和歐美國家雷同,逐年增加。但最大的不同是,在臺灣,仍然有超過半數的口咽癌屬於HPV- OPSCC,而非HPV+ OPSCC。筆者回顧性統計臺大醫院的口咽癌資料也顯示,本院過往15年所治療的所有口咽癌病患中,超過半數為HPV- OPSCC。即便是HPV+ OPSCC,也會有大約一半的病人曾有菸酒檳榔的過去史。因此,整體而言,就算HPV+ OPSCC在臺灣逐年提高,但占整體口咽癌比例仍不如西方歐美國家高,治療成績當然就差上一大截。
在臨床表現方面,HPV+ OPSCC,相較於HPV- OPSCC而言,其病患年紀通常較輕,原發部位較常出現在扁桃腺(Tonsil)或舌根(Tongue base),如圖一。病人臨床表現上,通常以有咽喉異物感、吞嚥疼痛、頸部腫塊等非特異的症狀為主,多不明顯。醫師可藉由理學檢查(喉反射鏡或內視鏡),或進一步針對疑似病灶切片或頸部腫塊穿刺來確診口咽癌。一般而言,病人在確診時,常較容易合併有頸部壞死淋巴結(Necrotic lymph node)的轉移,如圖二。雖然如此,幸運的是,HPV+ OPSCC,其腫瘤細胞對於放射線照射及化學藥物治療反應較佳6。相較於HPV- OPSCC而言,HPV+ OPSCC腫瘤治療成績也顯著優異。有鑒於此,美國癌症聯合委員會(AJCC)最新第八版的癌症分期系統也正式將HPV+ OPSCC的癌症分期數下修。若無遠端器官轉移,HPV+ OPSCC,其診斷期數最多只會是第三期7。但須注意的是,若病患本身過往有成癮於菸酒檳榔的過去史,則會顯著的影響HPV+ OPSCC本身對放射線治療及化療的好表現。過往文獻指出,在病史上,若患者過往吸菸的數量大於一年十包菸,就會顯著改變及影響口咽癌對於治療的好表現6。針對臺大醫院過往治療的300位口咽癌回顧分析,結果也是如此。除了抽菸之外,酗酒及嚼食檳榔等傳統頭頸癌致癌行為,亦會負面改變HPV+ OPSCC對放化療的反應。故針對HPV+ OPSCC的治療,臨床醫師仍須參考病患本身的菸酒檳榔的過往史及癌症分期來做決定。一般而言,因HPV+ OPSCC本身對於放射線及化學藥物反應較好,且針對口咽的大範圍手術廓清切除,手術後後遺症很多,醫師較常建議HPV+ OPSCC患者先接受所謂的器官保留(Organ preservation)策略來治療,以冀求提高治療後的生活品質。近年來,最新的研究方向也正朝向調整放射線治療照射總劑量或針對早期小腫瘤用內視鏡或機器人手術做有效的廓清,做更精準個人化的治療。
希望透過以上的介紹,能讓各位讀者更清楚的瞭解這位頭頸癌的新同學--HPV+OPSCC,勇敢戰勝它。若讀者有疑似相關症狀,也建議找耳鼻喉科專科醫師做詳細檢查,儘早診斷。
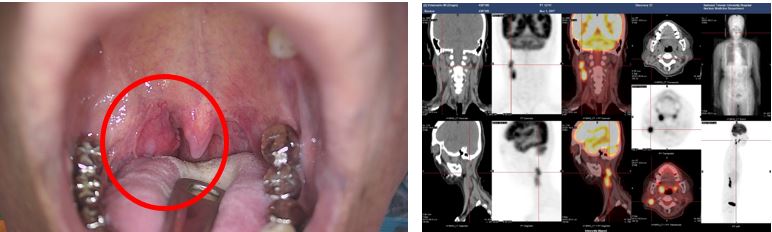
圖一 新診斷右側扁桃腺癌,HPV+ OPSCC,同時合併右側頸部淋巴轉移病患。
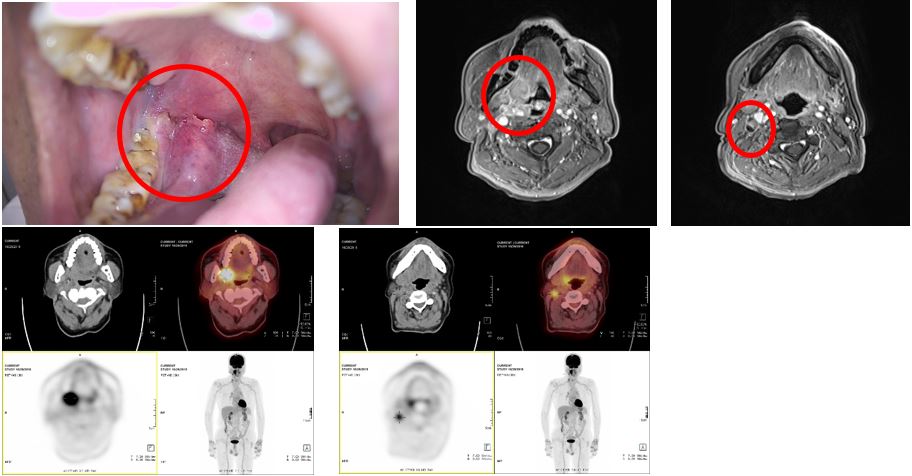
圖二 新診斷右側扁桃腺癌,HPV+ OPSCC,影像學證實(核磁共振及正子攝影)
右側頸部出現壞死淋巴結轉移。
文獻參考
- Stransky N, Egloff AM, Tward AD, et al. The mutational landscape of head and neck squamous cell carcinoma. Science. Aug 26 2011;333(6046):1157-1160.
- Agrawal N, Frederick MJ, Pickering CR, et al. Exome sequencing of head and neck squamous cell carcinoma reveals inactivating mutations in NOTCH1. Science. Aug 26 2011;333(6046):1154-1157.
- Leemans CR, Braakhuis BJ, Brakenhoff RH. The molecular biology of head and neck cancer. Nat Rev Cancer. Jan 2011;11(1):9-22.
- Chaturvedi AK, Engels EA, Pfeiffer RM, et al. Human papillomavirus and rising oropharyngeal cancer incidence in the United States. J Clin Oncol. Nov 10 2011;29(32):4294-4301.
- Chaturvedi AK, Graubard BI, Broutian T, et al. Effect of Prophylactic Human Papillomavirus (HPV) Vaccination on Oral HPV Infections Among Young Adults in the United States. J Clin Oncol. 2018 Jan 20;36(3):262-267.
- Ang KK, Harris J, Wheeler R, et al. Human papillomavirus and survival of patients with oropharyngeal cancer. N Engl J Med. Jul 1 2010;363(1):24-35.
- Lydiatt WM, Patel SG, O'Sullivan B, et al. Head and Neck cancers-major changes in the American Joint Committee on cancer eighth edition cancer staging manual. CA Cancer J Clin. Mar 2017;67(2):122-137.
|