案例
李先生高齡94歲,身體一向硬朗,只有輕微的高血壓。大約8年前開始有小便不順的情形,多年來在診所規律看診並服用一種攝護腺肥大的藥物。無奈上個月突然發生小便尿不出來的情形。李先生到醫院急診,被放了導尿管,醫師囑咐導尿管要放置一個星期,加強藥物治療之後再拔除。一個星期後拔除導尿管,但仍然尿不出來,被放置了第二次導尿管。
李先生來到我的門診,我仔細檢查他的身體狀況:李先生頭腦清楚、行動自如,唯獨揹了一個尿袋,令他滿臉愁容。肛門指診可以摸到很大的攝護腺,很清楚地,李先生是由於攝護腺肥大造成膀胱出口阻塞,導致尿不出來。除此之外,由於多年來的慢性阻塞,很可能膀胱的收縮力也受到影響,因此即使使用藥物治療,仍然無法解尿。我幫李先生進行了尿路動力學的檢查,發現膀胱幾乎沒有收縮功能。
像這樣的狀況,只有進行攝護腺手術將膀胱出口阻塞的部分打通,才有機會自行解尿。面對94歲的高齡,要施行出血量大、時間長的攝護腺手術,相信會令許多醫師卻步。然而以李先生的健康狀況,若是能夠不用揹尿袋,一定可以大大改善他的生活品質。於是經過充分的討論與溝通之後,決定採用雷射攝護腺剜除術。
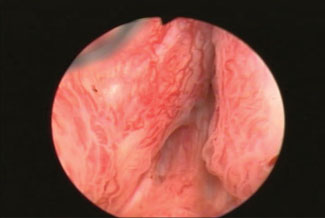
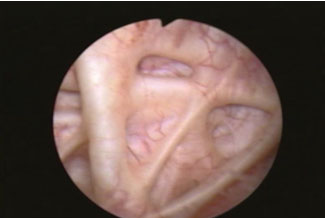
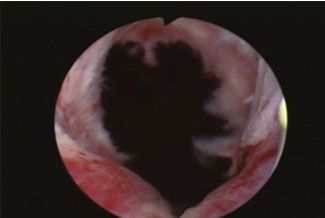
整個手術使用內視鏡經由尿道進行,因此體表外觀沒有傷口。手術一開始可以由內視鏡看到腫脹的攝護腺將整個膀胱出口阻塞,上面還分布許多容易出血的血管(圖1),只有在膀胱頸的部位勉強可以看到一個小縫隙(圖2)。膀胱本身由於長期的慢性阻塞,已經出現許多纖維化組織(圖3),反映出膀胱收縮力已經變差。手術方式利用內視鏡將攝護腺肥大的腺瘤剜除,過程使用雷射止血,將出血量控制在最低,並將整個剜除時間控制在20分鐘以內。最後將腺瘤絞碎吸出,取出了50克的攝護腺組織,並且可以看到尿道整個呈現暢通狀態(圖4)。
 |
 |
| 圖一 |
圖二 |
 |
 |
| 圖三 |
圖四 |
由於李先生的膀胱收縮力不佳,我額外幫他放置了暫時性的恥骨上膀胱造廔,作為排尿訓練使用。術後第二天恢復良好,拔除尿管出院,帶著膀胱造廔回家。一週後回診的時候,李先生表示膀胱完全沒有脹尿感,並且會有從尿道滲尿的情況。此時我內心不免有些擔心是否手術對李先生沒有幫助?還好再隔兩週回診時,李先生表示已經可以自行解尿100 mL,殘餘尿量約50 mL。我鬆了一口氣,將暫時性的膀胱造廔移除,表示大功告成。李先生與家人對手術後的狀況也感到十分滿意。
淺談攝護腺肥大的藥物與手術治療
男性的下泌尿道症狀,主要有三大類:一為膀胱出口阻塞,主要是攝護腺肥大造成。二為膀胱過動症,三是夜尿症。而這三類症狀之間會互相影響,例如膀胱出口阻塞會加重膀胱過動症與夜尿症,但有些患者也可能是以膀胱過動症為原發,才造成膀胱出口阻塞與夜尿。男性隨著年紀變大,攝護腺的體積也會逐漸增大。雖然攝護腺肥大未必會擠壓到尿道造成阻塞,但對多數高齡男性而言,肥大的攝護腺仍是造成排尿問題的一大主因。
攝護腺肥大若不治療,或是沒有接受到正確的治療,可能造成長期的問題。初期可能包括血尿、膀胱過動、夜尿等等,長期可能造成尿滯留、膀胱收縮力下降、腎功能受損。現今國人普遍長壽,例如從50歲開始出現攝護腺肥大,到80歲可能長達30年的時間,若是膀胱出口阻塞未及早發現,導致出現長期併發症,即使重要器官功能健全,生活品質也會大受影響。以本案李先生為例,雖然身體大致健康,也有規律服用攝護腺肥大藥物,但未經泌尿專科醫師診治,未能及早獲得有效的治療,導致發生連續兩次需要導尿,甚至需要手術的狀況。
目前治療攝護腺肥大的藥物有很多,最主要有兩類藥物:第一種是甲型阻斷劑(α-blocker),是常見的攝護腺肥大第一線用藥,可以放鬆攝護腺平滑肌,造成膀胱出口放鬆。服藥過後通常3天就可感受到效果,約2週可趨近最大療效。由於使用方便、改善排尿效果快速,許多非泌尿專科醫師也可處方。這類藥物可以有效改善尿流速與排尿症狀,但並不能使攝護腺體積縮小,長期而言並不能降低需要導尿或手術的機率。第二種藥物是5α還原酶抑制劑,可以縮小攝護腺體積,但需要3至6個月以上作用時間。5α還原酶抑制劑長期使用可以降低導尿與手術的機率,但使用期間需要監測攝護腺抗原指數(PSA),需要泌尿專科醫師處方。以本案李先生為例,若是能盡早使用第二種藥物治療,或許就有機會避免導尿甚至手術的發生。
若是不想長期服藥,或是病情確實需要手術,目前有兩大類手術可以選擇。第一種是傳統攝護腺刮除術,又分為單極電刀刮除與雙極電刀刮除。由於儀器的進步與健保的給付,風險較高的單極電刀刮除已較少使用,目前以雙極電刀刮除為主。相較於單極電刀手術過程使用蒸餾水作沖洗液,雙極電刀手術使用的是生理食鹽水,可以降低水中毒與電解質失衡的風險。第二種是雷射攝護腺手術,依手術技巧又可分為汽化/切除/剜除手術,其中又以剜除手術能夠在最短時間達到最徹底的清除腺瘤的效果,搭配雷射的止血功能,適合攝護腺體積較大或有服用抗凝血劑的患者。一般而言雷射手術可以大大降低出血與水中毒的機率,但缺點是健保沒有給付,需要患者自費使用。以本案李先生為例,以94歲高齡,接受雷射攝護腺剜除術是較為安全的選擇。
|