引言
蕁麻疹(urticaria)是常見的皮膚病症之一,約有五分之一的人口在一生中某些時期都有發作過,各個年齡層均可能發生。發作時會在皮膚上產生數個紅色膨疹(通常合併中央蒼白)並伴隨著搔癢感,部分案例中數個膨疹會融合形成大面積膨疹,一般成因是由於皮膚或血液中的免疫細胞—肥大細胞(mast cells)活化,進而釋放出組織胺(histamine),導致皮膚範圍產生紅、腫、癢的病症。大部分案例發作快速並會在數小時內消退,然而,一旦症狀在一週內反覆發作,並持續達到六週或以上,便有可能是慢性蕁麻疹,而這也是我們這次探討的主題。
慢性蕁麻疹(chronic urticaria)大約影響百分之一的人口,較易發生在成人,且女性較男性易發生(約兩倍),八到九成慢性蕁麻疹病患均找不到確切過敏原或原發疾病,大部分都和食物或藥物無關,但食物或藥物可能會是易惡化因子,目前推測可能和一些自體免疫疾病有關,發作情況和期間因人而異。
由於慢性蕁麻疹發作的起伏不定,不只是生理上的不舒服感,也往往會影響日常生活或工作,病人常會因而感到挫折或恐懼,因此增加病人的信心是完成療程很重要的一件事。在此,對於受到慢性蕁麻疹困擾的病人,下列幾項觀念是重要的:
- 慢性蕁麻疹很少是其他潛在疾病的症狀—病人可能認為慢性蕁麻疹的發作是由於其他未發現的潛在疾病引起的,因而感到恐懼,一般來說,如果蕁麻疹的發作和潛在疾病相關,通常都伴隨著其他全身性症狀,而非單一發作,這些其他症狀通常可被醫療人員或病人自身發現。
- 慢性蕁麻疹很少會持續很久,特別是在規律治療下—在症狀持續一年以上的病人中,大約只有14%病人症狀會持續超過五年。
- 慢性蕁麻疹通常不是過敏所引起,而且很少是致命性的—很多人可能會被急性發作下的蕁麻疹和血管性水腫混淆,以為可能會造成生命威脅。然而慢性蕁麻疹的發作通常侷限在表皮及粘膜組織,不會影響其他器官系統。而慢性蕁麻疹相關的血管性水腫發作傾向較輕微,也少見會影響呼吸道。
- 慢性蕁麻疹不具傳染性—慢性蕁麻疹被認為與個人體質相關,不用擔心會傳染給周邊的人。
藥物治療及衛教資訊
主要的治療,第一是避免可能會導致或惡化症狀的因子,第二就是使用抗組織胺藥物。
一、 避免可能會引發或惡化症狀的因子
首要治療目標是要先找出任何可能引發或惡化症狀的因子,並避免再次接觸。以下是易惡化因子:

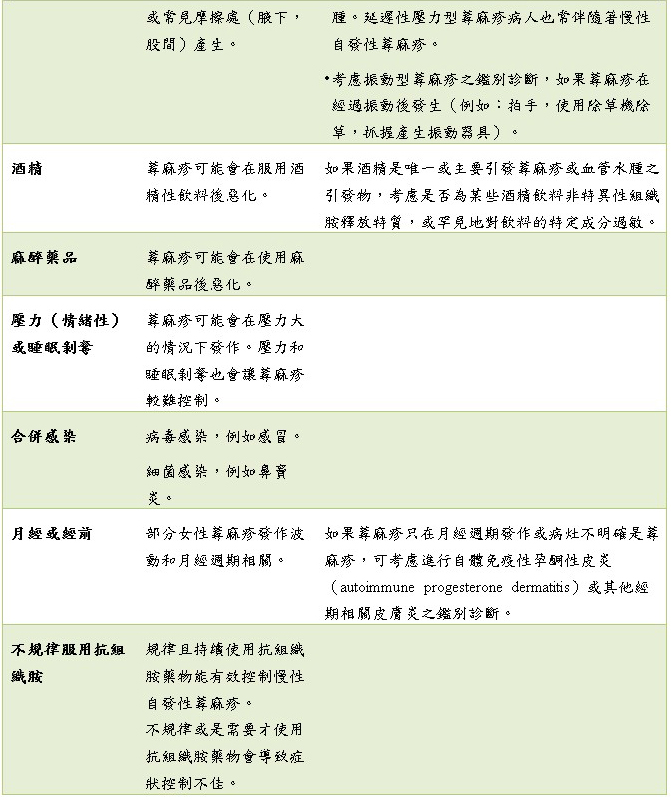
一般來說,慢性蕁麻疹是不需要進行偽過敏原排除飲食,一來,Immunoglobulin E(IgE)媒介型食物反應不是慢性蕁麻疹的主因,二來因為偽過敏原排除飲食限制食物範圍廣大(像是新鮮水果、雞蛋、海鮮、人工色素、食物保存劑等),執行困難,除非先前接觸某項食物易引發過敏(或偽過敏)反應,才需避免特定食物,而臺灣皮膚科醫學會2014年蕁麻疹治療指引建議在藥物治療沒有反應之特異性蕁麻疹可考慮進行2~3週低偽過敏原飲食試驗。
二、 使用抗組織胺藥物
(一) 第一線藥物治療
第一線藥物治療為第二代抗組織胺藥物,第二代抗組織胺藥物被認為較第一代抗組織胺藥物較少副作用(如嗜睡),而且使用上較方便,起始劑量一天一次或一天兩次,臺大醫院現有品項為Xyzal 驅異樂(levocetirizine)、Allegra 艾來(fexofenadine)、Denosin 停敏(desloratadine)。
(二) 第二線藥物治療
若使用第一線藥物治療持續一到兩週症狀尚未改善,才考慮進行第二線藥物治療。第二線治療就有多種選擇:
- 增加先前使用之第二代抗組織胺藥物劑量
- 併用其他種第二代抗組織胺藥物
- 併用第一代抗組織胺藥物或他種抗組織胺藥物—第一代抗組織胺藥物被認為緩解症狀作用較快,然而可能會需要一天服用三到四次,而且病人可能會較不能忍受副作用(如昏睡、口乾、複視或視覺模糊、排尿困難),正因為服用此類藥品可能會讓病人覺得眩暈或嗜睡,不建議服用藥物後開車或操作危險機械,因此如果病人職業需要(如司機、機長、重型機具操作員等),則須與醫師討論。臺大醫院現有品項為Dex-CTM 特息敏(dexchlorpheniramine)、Lonzumin普治敏(buclizine)、Pilian佩你安(cyproheptadine)。而他種抗組織胺藥物則包含Colian可立安(doxepin),仍須注意昏睡的副作用。因doxepin亦為三環類抗憂鬱劑,若因嚴重蕁麻疹導致難以入睡之病人可考慮於睡前使用。
- 併用第二型抗組織胺藥物—主要作用在第二型抗組織胺受器,一般常規用於胃酸分泌相關疾病。臺大醫院現有品項為Kimodin景樂寧(famotidine)。
- 併用自體全血注射。
然而若使用第二線藥物治療持續一到兩週症狀尚未改善,才考慮換到其他種第二線藥物治療或是併用其他第二線藥物治療。
(三) 第三線及惡化期藥物治療
若使用藥物治療持續四到六週或更久症狀尚未改善,才考慮第三線藥物治療—使用生物製劑,免疫抑制劑或免疫調節劑治療。臺大醫院現有品項為Xolair喜瑞樂(omalizumab)、Sandimmun Neoral 新體睦(cyclosporine)、Singulair欣流(montelukast)、Asthan喘安(ketotifen fumarate)。
惡化期藥物治療—使用口服類固醇藥物可緩解嚴重急性蕁麻疹,一旦蕁麻疹緩解後,則應考慮逐漸減量至停藥,不建議長期使用。臺大醫院現有品項為Predonin普力多寧(prednisolone)。
結語
很重要的是,一定要規律且定期服藥,和只在需要時才服用抗組織藥物比起來,對於改善生活品質及症狀的控制,規律且定期服藥皆能有效改善。
而臺灣皮膚科醫學會亦引進了國際通用UAS7蕁麻疹檢測表,幫助病人進行自我檢測。將蕁麻疹症狀發作分為「膨疹數量」及「搔癢程度」。「膨疹數量」依據24小時內發作膨疹數量劃分程度,而「搔癢感覺」則依癢的程度和對生活的影響劃分,分為沒有、輕微、中度、及嚴重。建議逐日記錄發病狀況,定期向專科醫師回診。
總而言之,慢性蕁麻疹雖然目前找不到確切過敏原或原發疾病,但是只要規律且定期服藥,平時避免可能會引發或惡化症狀的因子,如泡湯或洗熱水澡、緊身衣褲、壓力(情緒性)等,遵照醫師醫囑,記錄發病狀況,定期回診,便能有效的緩解病人症狀,期望每位蕁麻疹病人都能輕鬆自在地享受日常生活。
|